Stellen Sie sich vor: Sie wachen mit einem leichten Kratzen im Hals auf, vielleicht einem Husten, und denken, es sei nur eine Erkältung. Doch innerhalb weniger Stunden kämpfen Sie verzweifelt um jeden Atemzug, Ihre Lippen färben sich blau, und Panik ergreift Sie, während Ihr Körper nach Sauerstoff schreit. Das ist keine Szene aus einem Thriller, sondern die bittere Realität des Akuten Lungenversagens – medizinisch bekannt als Acute Respiratory Distress Syndrome (ARDS) oder umgangssprachlich „Schocklunge“.
ARDS ist ein medizinischer Notfall, bei dem die Lunge plötzlich versagt, sich mit Flüssigkeit füllt und den lebenswichtigen Sauerstofffluss ins Blut blockiert. Es ist keine eigenständige Krankheit, sondern das dramatische Endspiel schwerer Verletzungen oder Infektionen – ein Zustand, der ohne sofortige Hilfe in der Intensivmedizin tödlich endet. In Europa trifft ARDS jährlich etwa 7 von 100.000 Menschen, und seit der Corona-Pandemie sehen wir mehr Fälle, da schwere COVID-19-Verläufe oft in dieses Lungenversagen münden. Was passiert im Körper, wenn ARDS zuschlägt? Wie erkennt man es rechtzeitig, und was kann die Medizin tun? Begleiten Sie uns auf eine Reise in die Welt dieses stillen Killers – und erfahren Sie, wie Wissen Leben retten kann.
Krankheitsverlauf: Ein Wettlauf gegen die Zeit
ARDS schleicht sich nicht langsam an – es schlägt zu wie ein Blitz. Innerhalb von Stunden bis maximal wenigen Tagen nach einem Auslöser wie einer Lungenentzündung oder einem schweren Trauma gerät die Lunge außer Kontrolle. Eine Entzündung macht die feinen Lungenbläschen (Alveolen) undicht, Flüssigkeit dringt ein, und plötzlich ist der Gasaustausch – Sauerstoff rein, Kohlendioxid raus – massiv gestört. Für Betroffene fühlt es sich an, als würden sie ertrinken, obwohl sie auf trockenem Land sind.
Die Symptome eskalieren rasant:
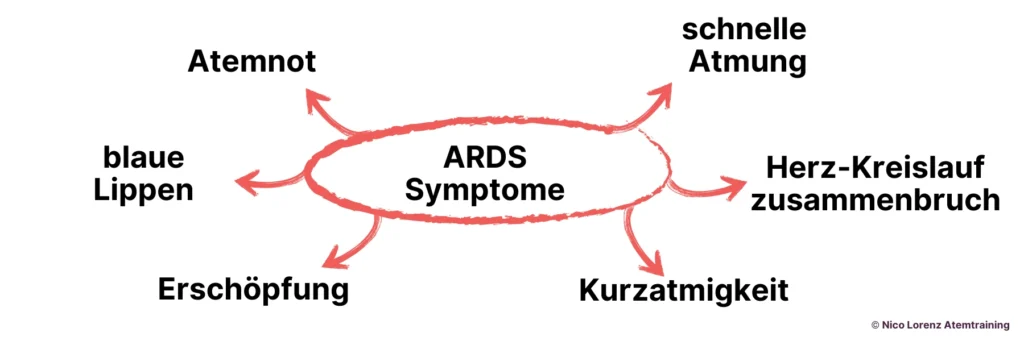
- Atemnot wird unerträglich – selbst tiefe Atemzüge reichen nicht mehr.
- Die Atmung beschleunigt sich, wird flach und hektisch, als der Körper verzweifelt nach Sauerstoff sucht.
- Blaue Lippen und Haut (Zyanose) zeigen, dass der Sauerstoffmangel kritisch wird.
- Erschöpfung setzt ein, denn die Atemmuskeln kämpfen gegen eine Wand aus Flüssigkeit.
Ärzte hören oft Rasselgeräusche in der Lunge, ein unheilvolles Zeichen für das Lungenödem. Ohne Hilfe sinken die Sauerstoffwerte im Blut binnen kürzester Zeit, Organe wie Herz und Nieren beginnen zu versagen, und der Tod droht. Doch es gibt Hoffnung: Wenn der Notarzt schnell eingreift und die Intensivmedizin übernimmt, kann dieser gefährliche Verlauf gestoppt werden. Entscheidend ist, den Auslöser – sei es eine Infektion oder eine Verletzung – zu bekämpfen, damit die Lunge Zeit zur Heilung bekommt. Wie genau das gelingt, sehen wir im nächsten Abschnitt.
| Phase | Was passiert? | Typische Symptome |
|---|---|---|
| Frühe Phase | Entzündung der Lungenbläschen, Flüssigkeitsansammlung beginnt | Leichte Atemnot, Husten, Unwohlsein |
| Fortgeschrittene Phase | Lunge verliert ihre Fähigkeit zum Gasaustausch | Schwere Atemnot, schnelle Atmung, Zyanose (blaue Lippen) |
| Kritische Phase | Sauerstoffmangel führt zu Organversagen | Erschöpfung, Bewusstlosigkeit, Kreislaufzusammenbruch |
Behandlung: Die Macht der modernen Medizin
In der Intensivstation beginnt ein Wettlauf um das Leben des Patienten. Ziel ist es, die Lunge zu entlasten, den Körper mit Sauerstoff zu versorgen und die Ursache des ARDS auszuschalten. Hier kommen hochmoderne Techniken und ein erfahrenes Team ins Spiel:
- Beatmung: Die meisten Patienten brauchen eine Maschine, die für sie atmet. „Lungenschonende Beatmung“ mit niedrigem Druck schützt die empfindlichen Alveolen vor weiteren Schäden.
- Sauerstofftherapie: Hochkonzentrierter Sauerstoff fließt durch Masken oder Schläuche, um den akuten Mangel zu beheben.
- Medikamente: Antibiotika bekämpfen Infektionen, entzündungshemmende Mittel dämpfen die Reaktion, und Blutverdünner lösen Gerinnsel bei Lungenembolien.
- Lagerung: Die Bauchlage kann die Lunge öffnen und den Gasaustausch erleichtern – ein einfacher Trick mit großer Wirkung.
- ECMO: In extremen Fällen übernimmt eine „künstliche Lunge“ die Sauerstoffversorgung außerhalb des Körpers – ein Lebensretter bei schwerstem Versagen.
Die Behandlung ist ein Balanceakt: Die Lunge muss geschont, aber gleichzeitig der Auslöser besiegt werden. Dank Fortschritten in der Intensivmedizin überleben heute viele Patienten ARDS und kehren ins normale Leben zurück. Doch der Schlüssel liegt in der Geschwindigkeit – je früher eingegriffen wird, desto besser die Chancen.
Warum das wichtig ist
ARDS ist ein heimtückischer Gegner, der blitzschnell zuschlägt und keine Gnade kennt. Doch mit Aufmerksamkeit und moderner Medizin kann er besiegt werden. Wenn Sie oder jemand in Ihrer Nähe plötzlich unter schwerer Atemnot leidet, zögern Sie nicht – rufen Sie den Notarzt. Dieser Artikel hat gezeigt, wie ARDS entsteht, wie es sich entwickelt und wie es behandelt wird. Wissen ist hier Macht, denn in diesem Fall kann es den Unterschied zwischen Leben und Tod bedeuten.
So wird ARDS sicher festgestellt

Die Diagnose des Akuten Atemnotsyndroms (ARDS) ist komplex und erfordert eine sorgfältige intensivmedizinische Bewertung. ARDS tritt häufig bei bereits schwer kranken Patienten auf, etwa bei einer sich verschlechternden Lungenentzündung oder nach einem Unfall mit beginnender Atemnot. Der Kontext gibt Ärzten oft erste Hinweise, doch eine sichere Diagnose basiert auf einer Kombination aus körperlicher Untersuchung, technischen Messungen und international anerkannten Kriterien. Im Folgenden wird der Diagnoseprozess Schritt für Schritt erklärt.
1# Körperliche Untersuchung: Erste Warnsignale
Die Diagnose beginnt mit einer gründlichen Untersuchung des Patienten. Ärzte achten auf sichtbare Symptome wie:
- Atemnot: Der Patient hat Schwierigkeiten beim Atmen, oft begleitet von schnellem, flachem Atem.
- Zyanose: Eine Blaufärbung von Lippen, Fingern oder Haut deutet auf einen Sauerstoffmangel hin.
- Erschwerte Atmung: Der Patient wirkt angestrengt oder nutzt zusätzliche Atemmuskulatur.
Beim Abhören der Lunge mit einem Stethoskop fallen häufig Rasselgeräusche (feinblasig, wie leise Bläschen) oder ein abgeschwächtes Atemgeräusch auf. Diese Hinweise deuten auf Flüssigkeit in den Lungenbläschen hin, die den Sauerstoffaustausch behindert.
2# Sauerstoffmessung: Welche Werte sind bedenklich?
Ein erster Test erfolgt mit einem Pulsoximeter, einem Clip am Finger, der den Sauerstoffgehalt im Blut misst. Sinkt dieser Wert trotz Sauerstoffzufuhr (z. B. über eine Maske), ist das ein ernstes Zeichen. Für eine präzise Diagnose wird eine Blutgasanalyse durchgeführt: Dabei wird arterielles Blut entnommen und im Labor auf Sauerstoffpartialdruck (PaO₂) und Kohlendioxidgehalt untersucht. Bei ARDS ist der PaO₂ typischerweise stark erniedrigt, selbst bei hoher Sauerstoffgabe.
3# Bildgebung: Der Blick in die Lunge
Ein Röntgenbild der Lunge (Röntgen-Thorax) ist essenziell. Bei ARDS zeigen sich beidseitige milchglasartige Verschattungen, die auf Flüssigkeitsansammlungen (Lungenödem) und Entzündungen hinweisen. Einseitige Befunde sprechen eher für eine normale Lungenentzündung. Für eine genauere Darstellung kann ein CT-Scan ergänzend durchgeführt werden, um das Ausmaß der Lungenschädigung zu zeigen.
4# Ausschluss von Herzversagen
Da Flüssigkeit in der Lunge auch durch Herzprobleme (kardiogenes Lungenödem) entstehen kann, muss dies ausgeschlossen werden. Eine Ultraschalluntersuchung des Herzens (Echokardiografie) prüft, ob das Herz die Ursache ist. Wenn Herzversagen unwahrscheinlich ist, stärkt das die Vermutung auf ARDS.
Zusätzliche Tests bei Verdacht auf Ursachen
Je nach vermuteter Auslöser des ARDS werden spezifische Untersuchungen ergänzt:
- Blutkulturen und Sputumproben: Bei Verdacht auf Infektionen wie Sepsis oder Pneumonie wird nach Erregern gesucht.
- Bronchoskopie: Eine Spiegelung der Atemwege ermöglicht es, Proben direkt aus der Lunge zu entnehmen.
- Labortests: Entzündungsmarker wie CRP oder Procalcitonin sowie Organfunktionen werden überprüft, um die Schwere der Erkrankung einzuschätzen.
Warum frühe Diagnose lebensrettend ist
Eine schnelle Diagnose ist entscheidend, da ARDS oft erst spät erkannt wird – nur etwa 60 % der Fälle werden rechtzeitig identifiziert. Spezialisierte Intensivmediziner sind gefragt, um die komplexen Zusammenhänge zu erkennen und sofort mit der Therapie zu beginnen. Je früher ARDS festgestellt wird, desto besser sind die Chancen, das Leben des Patienten zu retten.
Atemtherapie bei ARDS – Fokus auf pulmonale Hypertonie
Stellen Sie sich vor, Ihre Lunge versagt plötzlich – das ist das Akute Atemnotsyndrom (ARDS). Der Körper bekommt nicht genug Sauerstoff, und das kann lebensbedrohlich werden. Eine häufige Komplikation dabei ist die pulmonale Hypertonie, auch Lungenhochdruck genannt. Hierbei steigt der Druck in den Blutgefäßen der Lunge stark an, weil sie sich durch den Sauerstoffmangel verengen oder durch die Beatmung gedrückt werden. Das belastet das Herz enorm und erschwert den Sauerstoffaustausch zusätzlich. Die Atemtherapie bei ARDS soll genau das verhindern: Sie verbessert die Atmung und senkt den gefährlichen Druck in der Lunge. Wie das gelingt? Schauen wir uns die Schritte an.
Sauerstoff und Beatmung: Ungewollt, aber notwendig
Haben Sie sich je gefragt, wie man einer geschwächten Lunge hilft? Der erste Schritt ist einfach, aber entscheidend: mehr Sauerstoff geben! Eine hohe Sauerstoffzufuhr weitet die verengten Lungengefäße und sorgt dafür, dass das Blut mehr Sauerstoff aufnehmen kann. Doch bei ARDS ist die Lunge empfindlich, deshalb wird die maschinelle Beatmung besonders schonend gestaltet:
- Kleine Atemzüge: Sie verhindern, dass die Lunge überdehnt wird.
- PEEP-Druck: Ein sanfter Druck am Ende des Ausatmens hält die Lungenbläschen offen, sodass mehr Sauerstoff hineingelangt.
Ein weiterer Trick ist die Bauchlage. Wenn Patienten auf dem Bauch liegen, verteilt sich die Luft gleichmäßiger in der Lunge. Das Ergebnis? Mehr Sauerstoff im Blut und weniger Druck in den Gefäßen. Klingt einfach, macht aber einen großen Unterschied!
Inhalative Gefäßweitsteller: Gezielte Hilfe für die Lunge
Was passiert, wenn Sauerstoff allein nicht reicht? In schweren Fällen kommen spezielle Mittel zum Einsatz, die direkt in die Lunge geatmet werden:
- Stickstoffmonoxid (NO): Dieses Gas wird dem Atemgas beigemischt und wirkt wie ein Zaubertrank für die Lungengefäße. Es weitet sie gezielt in den Bereichen, die gut mit Luft versorgt sind. So fließt mehr Blut dorthin, wo es Sauerstoff aufnehmen kann, und der Druck in der Lunge sinkt.
- Prostacycline: Diese Medikamente haben einen ähnlichen Effekt und unterstützen den Gasaustausch.
Diese Therapien sind wie ein Turbo für die Lunge – sie helfen schnell, aber nur vorübergehend. Sie geben dem Körper Zeit, bis andere Maßnahmen wirken.
Überwachung und Herzunterstützung
Lungenhochdruck ist auch eine Herausforderung für das Herz, besonders für die rechte Seite, die das Blut in die Lunge pumpt. Ärzte behalten den Druck und die Herzfunktion genau im Auge, oft mit Kathetern oder Ultraschall. Wenn das Herz schwächelt, greifen sie ein. In extremen Fällen kommt die ECMO ins Spiel – eine Maschine, die Lunge und Herz entlastet, indem sie deren Arbeit vorübergehend übernimmt. So bekommen beide Organe eine Pause, um sich zu erholen.
Die Atemtherapie bei ARDS heilt die Lunge nicht direkt, sondern überbrückt die Krise. Sie senkt den Lungenhochdruck und gibt dem Körper Zeit, die Ursache – etwa eine Infektion – zu bekämpfen. Sobald die Lunge sich erholt, normalisiert sich oft auch der Druck. Dank moderner Techniken und viel Erfahrung können Ärzte Patienten durch diese schwere Zeit führen. Für Angehörige ist es beruhigend zu wissen: Jeder Schritt dient dazu, die Lunge zu entlasten und die Chance auf Besserung zu erhöhen. Und das gelingt in vielen Fällen!
Prognose und Langzeitfolgen bei ARDS
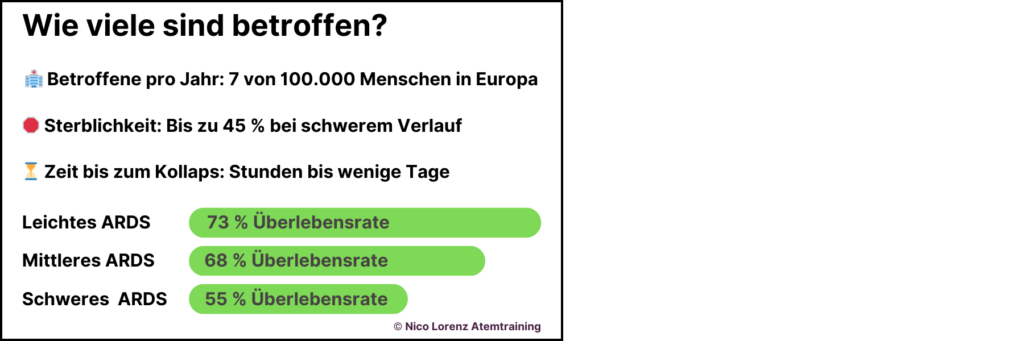
Das Akute Lungenversagen (ARDS) ist eine schwere Erkrankung mit hoher Sterblichkeit. Dank moderner Intensivmedizin überleben heute etwa 50 % der Patienten, wobei die Prognose vom Schweregrad, der Ursache und Begleiterkrankungen abhängt. Studien zeigen: Bei mildem ARDS liegt die Sterblichkeit bei etwa 27 %, bei mittelschwerem bei 32 % und bei schwerem bei 45 %. Jüngere Patienten ohne Vorerkrankungen haben bessere Chancen, während Komplikationen wie Sepsis oder Multiorganversagen die Prognose verschlechtern. Eine frühzeitige Diagnose und Behandlung erhöht die Überlebenswahrscheinlichkeit deutlich.
Langzeitfolgen für Überlebende
ARDS-Überlebende verbringen oft 2 bis 3 Wochen auf der Intensivstation, viele davon beatmet. Die Erholung dauert an, und es können dauerhafte Schäden bleiben. Typische Langzeitfolgen sind:
- Lungenfunktion: Entzündungen können Narben (Fibrose) im Lungengewebe hinterlassen. Rund die Hälfte der Patienten hat langfristig Atemprobleme, etwa Atemnot bei Belastung oder reduzierte Lungenkapazität. Bei vielen bessert sich die Funktion über Monate bis Jahre, nur selten ist dauerhafter Sauerstoffbedarf nötig.
- Muskelschwäche: Langer Liegezeit führt zu Muskelabbau (ICU-Acquired Weakness). Patienten fühlen sich nach der Entlassung schwach und erschöpft. Mit Physiotherapie kann die Kraft in Wochen bis Monaten zurückkehren.
- Psychische Belastung: Der Intensivaufenthalt, oft mit künstlichem Koma, kann psychische Probleme auslösen – etwa posttraumatische Belastungsstörungen (PTBS), Depressionen oder Angststörungen. Psychologische Unterstützung hilft bei der Verarbeitung.
- Kognitive Einschränkungen: Bis zu zwei Jahre nach ARDS zeigen etwa 50 % der Überlebenden Defizite im Gedächtnis oder der Konzentration (Post-Intensive-Care-Syndrom, PICS). Diese bessern sich meist mit der Zeit, erschweren aber zunächst den Alltag.
- Belastbarkeit: Auch Jahre später bleibt die körperliche Leistungsfähigkeit oft eingeschränkt, abhängig vom Ausmaß der Schäden und der Rehabilitation.
ARDS hat eine ernste Prognose, aber die Überlebensraten steigen. Für Überlebende bedeutet es einen langen Weg zurück, mit möglichen Einschränkungen in Lunge, Muskeln, Psyche und Kopf. Individuelle Faktoren bestimmen, wie stark die Folgen sind. Rehabilitation und Zeit können vieles verbessern, auch wenn das Leben danach anders aussehen mag.
Prävention und mögliche Schutzmaßnahmen
Ein Akutes Lungenversagen (ARDS) lässt sich nicht vollständig vermeiden, da es oft unerwartet als Folge schwerer Erkrankungen oder Verletzungen auftritt. Trotzdem gibt es Ansätze, um Risiken zu reduzieren und die Wahrscheinlichkeit eines ARDS zu senken. Hier sind die wichtigsten Schutzmaßnahmen:
1# Infektionen frühzeitig bekämpfen
Viele ARDS-Fälle beginnen mit Infektionen wie Lungenentzündung oder Sepsis. Der Schlüssel zur Prävention liegt in einer schnellen und konsequenten Behandlung:
- Frühes Handeln: Bei Anzeichen einer schweren Infektion – etwa Fieber, Atemnot oder Schmerzen – sofort ärztliche Hilfe suchen.
- Therapietreue: Verordnete Antibiotika oder antivirale Mittel genau nach Plan einnehmen, um eine Ausbreitung zu stoppen.
- Kleine Infekte ernst nehmen: Selbst Wundinfektionen oder Harnwegsinfekte sollten behandelt werden, bevor sie eskalieren.
Je weniger sich eine Infektion ausbreitet, desto geringer ist die Gefahr einer überschießenden Reaktion, die in ARDS mündet.
2# Impfungen als Schutzschild
Impfungen können indirekt vor ARDS schützen, indem sie schwere Infektionen verhindern:
- Grippeimpfung: Reduziert das Risiko einer Influenza-Pneumonie, einem möglichen ARDS-Auslöser.
- Pneumokokken-Impfung: Schützt besonders ältere oder chronisch kranke Menschen vor bakteriellen Lungenentzündungen.
- COVID-19-Impfung: Senkt die Wahrscheinlichkeit schwerer Corona-Verläufe, die zu ARDS führen können.
3# Gesunder Lebensstil als Basis
Bestimmte Gewohnheiten erhöhen das ARDS-Risiko – hier kann man ansetzen:
- Rauchen aufgeben: Tabak schädigt die Lunge und macht sie anfälliger für Entzündungen.
- Alkohol begrenzen: Chronischer Missbrauch schwächt die Abwehrkräfte und begünstigt ARDS.
- Sicherheit im Alltag: Unfälle wie Stürze oder Verkehrsunfälle können ARDS auslösen. Sicherheitsgurte, Helme oder Vorsicht im Haushalt mindern dieses Risiko.
Eine Garantie gegen ARDS gibt es nicht, aber gezielte Maßnahmen können das Risiko senken. Frühzeitige Infektionsbehandlung, Impfungen, ein gesunder Lebensstil und Schutz vor Unfällen oder Aspiration sind praktikable Schritte. Sie eliminieren ARDS nicht, machen es aber unwahrscheinlicher – ein kleiner, aber wichtiger Beitrag zur eigenen Gesundheit.